LA FIBRILLAZIONE ATRIALE
Il cuore è un muscolo composto da 4 cavità, due superiori: atrio destro e sinistro e due inferiori: ventricolo destro e sinistro. Il sangue povero di ossigeno, giunge al cuore da tutti gli organi tramite le vene cave (superiore ed inferiore). Entra nell’atrio destro, attraversa la valvola tricuspide e passa nel ventricolo desto. Da questo viene pompato nelle arterie polmonari, uscendo dal cuore attraverso la valvola polmonare. Nel polmone il sangue si ossigena. Da qui ritorna nell’atrio sinistro, attraversa la valvola mitrale e passa nel ventricolo sinistro. Da questo viene pompato nell’arteria aorta e da questa in tutte le arterie che lo distribuiscono ai vari organi (figura 1). L’uscita del sangue dal ventricolo sinistro avviene attraversando la valvola aortica. Il cuore pertanto è come un motore, ansi, come una pompa; o meglio come due pompe affiancate che si contraggono contemporaneamente spingendo il sangue, la parete destra (atrio destro e ventricolo destro) nei polmoni; la parte sinistra (atrio sinistro e ventricolo sinistro) nelle arterie e quindi a tutti gli organi.
Ma chi da l’ordine al cuore di battere, cioè di contrarsi?
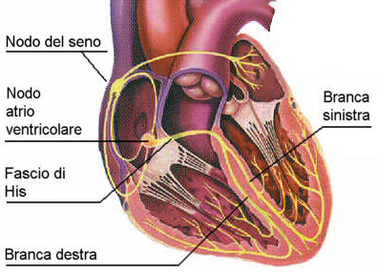
Il nodo del seno manda mediamente (quando siamo a riposo) da 50 a 70 impulsi al minuto. Questi tramite il sistema di conduzione si diffondono negli atri, determinandone la contrazione; quindi raggiungono il “nodo atrio ventricolare” (una sorta di seconda cabina elettrica) e da qui, attraverso due ramificazioni (la branca destra e la branca sinistra), arrivano, rispettivamente al ventricolo destro e sinistro. In tal modo l’ordine partito dal nodo del seno si diffonde progressivamente a tutte le 4 cavità cardiache determinandone la contrazione in sequenza: prima gli atri e poi i ventricoli (figura 3).
La fibrillazione atriale
Cos’è?
Può accadere che altre parti del tessuto cardiaco degli atri (che normalmente non generano attività elettrica), inizino ad inviare impulsi elettrici in modo caotico. In genere sono parti dell’atrio sinistro localizzate attorno allo sbocco delle vene polmonari. Se si verifica una tale condizione l’attività del nodo del seno (la centralina) viene sopraffatta da tutti questi impulsi elettrici che sorgono in modo autonomo ed irregolare. Si tratta di una specie di rivoluzione, un colpo di stato. E’ come se in un’orchestra i vari musicisti (altre zone degli atri) non ascoltassero più il direttore dell’orchestra (il nodo del seno) ed ognuno iniziasse a suonare da solo, con una musica propria e fuori tempo. In termini elettrici un “cortocircuito”. Dall’atrio sinistro si generano tantissimi impulsi elettrici che invece di formare un unico impulso, che come un’onda scende dagli atri ai ventricoli, formano tantissime piccole onde elettriche che si scontrano tra di loro (figura 4).
Poiché ogni singolo impulso determina la contrazione della parte della parete atriale dove scorre, la conseguenza e che le pareti degli atri non si contraggono simultaneamente in ogni loro segmento, ma ogni piccola parte di questi si contrae da sola e non in sincronia con quelle adiacenti (ogni musicista suona da solo). L’effetto complessivo è che le pareti degli atri “tremano”, “fibrillano” e non si contraggono in modo efficace. Inoltre non abbiamo più un’unica onda elettrica che dal nodo del seno attraverso il sistema di conduzione (i fili elettrici) scende traverso gli atri al nodo atrio-ventricolare ai ventricoli. Ma abbiamo tantissime piccole onde che, in modo caotico, arrivano al nodo atrio ventricolare (la cabina elettrica) e qui, dove c’è una sorta di filtro, alcune passano nei ventricoli ed altre a causa dell’ingorgo non ci riescono. Quindi ai ventricoli arrivano tanti impulsi elettrici ma non in modo ritmico ma in modo irregolare e ciò determina la contrazione aritmica (cioè irregolare) di questi; ad esempio invece di una contrazione ogni secondo due contrazioni vicine poi una più una lontana poi altre vicine e così via. Pertanto ascoltando il cuore sentiremo un battito impazzito totalmente irregolare e veloce.
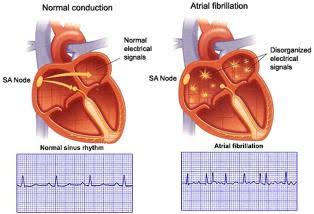
Anche all’elettrocardiogramma gli impulsi elettrici che registrano l’attività elettrica dei ventricoli (chiamata QRS) sarà irregolare.
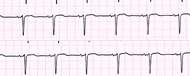
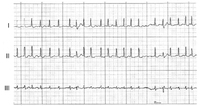
In definitiva durante la fibrillazione atriale gli atri quasi non si contraggano ma hanno un movimento tremolante mentre i ventricolo si contraggono in modo irregolare.
Che conseguenze ha?
1) il battito cardiaco è del tutto irregolare.
2) gli atri quasi non si contraggono ed i ventricoli lo fanno in modo irregolare e quindi l’efficienza della “pompa cardiaca” si riduce. Ritornando al paragone dell’automobile è come avere un motore che va a tre tempi e quindi meno efficace e ciò comporta debolezza e affanno.
3) il “rischio embolico”. Negli atri, mancando una valida contrazione, il sangue rallenta e quindi tende a coagulare formando dei trombi che poi possono immettersi nelle arterie (il trombo è costituito da due elementi: le piastrine ed una proteina chiamata fibrina, entrambi presenti normalmente nel sangue. La loro funzione è quella di intervenire quando un vaso si “rompe”; in tali condizioni le piastrine si aggregano tra loro e la loro unione è stabilizzata dalla fibrina che forma una specie di rete intorno e tra queste. Si crea una sorta di “tappo” che chiude la lesione impedendo una emorragia. Quando il sangue rallenta notevolmente i trombi si formano spontaneamente). Quando un trombo entra in un’arteria (allora si definisce embolo) può ostruirla ed impedendo al sangue di passare determina, quindi un improvvisa mancanza di ossigeno nel tessuto irrorato da quel vaso arterioso. Pertanto quel tessuto muore. Se ciò accade, ad esempio nel cervello, si determina un ICTUS, ciò un danno grave ad una parte del tessuto nervoso con gravi conseguenze: paralisi, perdita della vista, dell’udito, della parola ecc.
Con quali disturbi si manifesta?
Da quanto detto sopra, si desume che la comparsa della fibrillazione atriale determini spesso sensazione di “palpitazioni” e “cuore in gola”, cioè battito veloce ed irregolare, spesso accompagnato a mancanza di respiro (dispnea) ed impossibilità a compiere sforzi che comunemente si eseguivano senza problemi. Ma tante volte la fibrillazione atriale insorge senza essere avvertita e viene scoperta facendo una visita o un elettrocardiogramma di controllo. In questi casi è ben tollerata e non da alcun disturbo anche se il rischi embolico permane.
Definizione
La fibrillazione atriale si definisce parossistica quando scompare da sola dopo poche ore dall’insorgenza senza necessità di trattamento. Si parla, invece di fibrillazione atriale persistente quando per toglierla è necessario un intervento terapeutico. E’ permanente o cronica quando è presente da molto tempo o non è stato possibile eliminarla con ogni tentativo terapeutico.
Cosa la provoca?
Essa si associa praticamente ad ogni malattia cardiovascolare: ipertensione arteriosa, malattia delle valvole cardiache, scompenso cardiaco, malattia delle coronarie. Ma anche malattie non cardiache possono determinare la sua comparsa come la pericardite (infiammazione del tessuto che riveste il cuore), ipertiroidismo (tiroide che funziona troppo), bronchite cronica ecc. In alcuni casi (non rari) si manifesta in modo “isolato” cioè non accompagnata a nessuna malattia.
Come si cura?
La terapia della fibrillazione atriale ha tre finalità principali:
1) Togliere la fibrillazione atriale ripristinando il normale “ritmo sinusale” e prevenire le recidive (cioè il manifestarsi di nuovo, a distanza di tempo della fibrillazione)
2) Controllare la frequenza cardiaca: cioè cercare di rendere il battito cardiaco meno veloce. Infatti nella fibrillazione atriale insorta da poco, il battito cardiaco può raggiungere anche 150 battiti per minuto con gravi disturbi per il paziente.
3) Evitare che si formino coaguli (trombi) negli atri che possono andare in circolo diventando emboli.
1) Ripristino del ritmo sinusale.
E’ possibile ripristinare il normale battiti cardiaco cioè il ritmo sinusale (la procedura si chiama cardioversione), sia tramite farmaci (cardioversione farmacologica) o tramite una “scarica elettrica” (cardioversione elettrica).
I farmaci che si utilizzano per ripristinare il ritmo sinusale in genere vengono somministrati endovena (ad esempio: propafenone, amiodarone, flecainide) ed in ambiente ospedaliero perchè non sono esenti da effetti collaterali anche gravi. Questi hanno la massima efficacia se somministrati nelle prime ore dall’inizio della fibrillazione. Esistono dei casi in cui tali farmaci sono controidicati, oppure la fibrillazione deve essere tolta rapidamente perchè può provocare scompenso cardiaco. In queste situazioni si ricorre alla cardioversione elettrica. Tale procedura consiste nel sottoporre il paziente ad una leggera e breve anestesia generale e poi nell’erogare, tramite delle piastre metalliche, una scarica elettrica sul torace. Questa sopprime l’attività elettrica caotica degli atri facendo riemergere l’attività del nodo del seno. Procedura di cardioversione elettrica
Dall’insorgenza della fibrillazione il rischio che si formino dei trombi negli atri aumenta col passare delle ore. Dopo 48 ore la possibilità che in atrio ci siano trombi è molto elevata. Poiché quando si ripristina il ritmo sinusale l’atrio ricomincia a contrarsi (prima “tremolava”), se dentro si sono formati dei trombi, questi possono essere immessi nella circolazione determinando embolie praticamente in ogni organo. Pertanto se la fibrillazione è iniziata da più di 48 ore è necessario trattare il paziente con farmaci anticoagulanti (cioè farmaci che sciolgono il sangue) prima di procedere alla cardioversione ; ciò serve ad impedire la formazione di trombi ed eventualmente per disciogliere quelli già presenti. Il trattamento con farmacia anticoagulanti (generalmente si utilizza il Warfarin : nome commerciale è Coumadin) va eseguito per un mese prima della cardioversione (sia elettrica che farmacolgica) e continuato per un mese dopo. Infatti il rischio che ci sia un trombo in atrio è quasi azzerato dopo un mese di trattamento anticoagulante. Ma poiché dopo il ripristino del ritmo sinusale l’atrio può non riprendere subitola normale contrazione ma rimanere “stordito” ( cioè fermo) anche per un lungo periodo di tempo, il rischio che si formino trombi sussiste anche fina ad un mese dopo la cardioversione.
Una volta ripristinato il ritmo normale “sinusale” il medico può decidere di iniziare una terapia con farmaci per impedire che la fibrillazione ritorni. I farmaci utilizzati in genere sono i soliti usati per eseguire la cardioversione: propafenone, amiodarone, flecainide, idrochinidina. Questi possono essere somministrati per tempi anche lunghi specie se la fibrillazione è ritornata più volte.
2) Controllare la frequenza cardiaca
In alcuni casi il medico può decidere di non togliere la fibrillazione ma di controllare la frequenza cardiaca con farmaci (ad esempio: digossina, verapamil, diltiazem). Cioè somministrare una terapia che anche se non toglie la fibrillazione atriale, rallenta il battito cardiaco rendendola più tollerabile. In questi casi oltre a questi farmaci è sempre necessario associare, per tutta la vita, altre medicine che “sciolgano il sangue” (antitrombotici o antiocoagulanti) per ridurre il rischio embolico.
3) Prevenire il rischio embolico
Questo può essere fatto sia con farmaci antiaggreganti piastrinici, cioè con farmaci che inibiscono l’aggregazione delle piastrine, sia con farmaci anticoagulanti orali (che inibiscono la coagulazione). Per l’utilizzo dei primi non esistono particolari precauzioni. In genere si usa l’aspirina a basse dosi (100-325mg al giorno). L’unica precauzione è assicurarsi che il paziente non sia allergico o che abbia un ulcera gastrica o altre cause di sanguinamento perché in tal caso il rischio di emorragia diventerebbe alto. Per gli anticoagulanti orali (Warfarin- Coumadin) è necessario eseguire prelievi frequenti del sangue per controllare il livello di coagulazione ( INR , tale valore deve mantenersi tra 2 e 3). Infatti l’utilizzo contemporaneo di altri farmaci o l’assunzione di certi cibi può determinare una maggiore o minore efficacia di questo farmaco con il rischio di emorragie o di inefficace azione anticoagulante.
In presenza di fibrillazione atriale, sia parossistica che cronica, c’è sempre un certo rischi embolico. Questo è più elevato per certe categorie di persone: pazienti con età superiore a 65 anni, affetti da cardiopatia ischemica (malattia delle coronari, pregresso infarto miocardio ecc), diabetici, ipertesi, con stenosi (restringimento) della valvola mitralica o che abbiano già avuto episodi embolici (un ICTUS in passato). Per tutti questi individui gli antiaggreganti piastrinici (aspirina) non sono sufficienti ed è necessario scoagulare il sangue in modo più aggressivo utilizzando gli anticoagulanti orali (Warfarin). Questo trattamento va fatto per tutta la vita anche se la fibrillazione non è cronica ma si manifesta sporadicamente.
Di recente sono disponibili nuovoùi farmaci anticoagulanti orali di efficacia superiore o pari al Warfarin ma con meno rischi di sanguinamento e che non hanno necessità del controllo del livello di scoagulazione con dosaggi frequenti dell'INR. Il loro nome è NAO (nuovi Anticoagulanti Orali) è sono il Dabigatran , Rivaroxaban, Apixaban, Edoxaban. Per ulteriore approfondimento vedi Fibrillazione atriale e rischio trombotico
Come usare il Warfarin (Coumadin)
Il Coumadin è un farmaco che riduce la capacità del sangue di coagulare attraverso il blocco della vitamina K che ha un ruolo fondamentale nella coagulazione. La dose di Coumadin da assumere ogni giorno dipende dal valore di un esame chiamato attività protombinica (abbreviata con PT ed espressa come INR). Il medico, in base al risultato di questo esame potrà determinare quanto Coumadin dovrà essere preso quotidianamente. Tuttavia esistono degli alimenti ed altre situazioni elencate di seguito che possono alterare il PT e l’INR modificando l’attività del farmaco. In caso si incorra in queste situazioni è bene ripetere l’esame in tempi ravvicinati per adeguare la dose da assumere. Generalmente il PT deve rimanere tra 20 e 30% e l’INR tra 2 e 3 . Valori troppo bassi di PT (sotto 20%) o alti di INR (sopra 4) possono determinare sanguinamenti. Nella pratica quotidiana è meglio utilizzare l’INR come esame di riferimento.
Alimenti da non assumere durante terapia con Coumadin
Tali cibi contengono un elevato tasso di vitamina K e pertanto possono ridurre l’effetto anticoagulante del farmaco (cioè aumentano il PT e diminuiscono l’INR): Fegato bovino, di maiale di pollo, Tè, Broccoli, Cavolini di Bruxelles, Cavolfiore, Ceci, ravizzone, Spinaci, cime di rapa.
Alimenti da assumere raramente e con cautela durante terapia con Coumadin
Questi cibi possono alterare l’azione del farmaco anche se in modo minore: Formaggio, Fiocchi d’avena, Caffè anche decaffeinato, Asparagi, Verza, Lattuga.
L’assunzione di questi cibi non è vietata. Se ne viene fatto uso quotidiano e a dosi fisse l’INR o il PT non si modifica. Sono gli improvvisi cambiamenti di dieta che determinano alterazioni del PT ed INR. E’ il caso di un paziente che mangia raramente gli spinaci e poi un giorno ne fa una “scorpacciata”.
Altri consigli
Il Coumadin va assunto ogni giorno alla stessa ora, meglio la sera.
L'assunzione di alcolici modifica l’azione del Coumadin, pertanto occorre assumere sempre la stessa dose di vino o alcol.
Molti farmaci possono modificare l’azione del Coumadin, in caso di malattia quando ci vengono prescritti nuovi medicinali occorre tenere conto di ciò e farlo presente la medico. Occorre fare particolare attenzione all’utilizzo di farmaci antinfiammatori come Aspirina, Tachipirina, antidolorifici ma anche molti altri
- La diarrea o il vomito alterano l’assorbimento del Coumadin e quindi il PT e l’INR.
- L’attività fisica e la febbre possono modificare l’azione del Coumadin.
- Avvertire il medico in caso di comparsa di feci o urine scure o con sangue, perdita di sangue dalle gengive, naso o eccessivo sanguinamento delle ferite.
- Avvertire il medico se si deve eseguire un’estrazione dentaria o qualsiasi altro intervento di piccola o grande chirurgia.
- Nel caso si dimentichi di prendere il Coumadin non assumere una dose doppia il giorno successivo ma avvertire il medico
Cos’è l’ablazione?
Quando la fibrillazione atriale recidiva spesso, malgrado la somministrazione di farmaci antiaritmici di prevenzione (es: propafenone, amiodarone, flecainide, idrochinidina ), ed è mal tollerata dal paziente, può essere proposto un trattamento ablativo come soluzione definitiva al problema. La tecnica consiste nell’isolare elettricamente la zona ritenuta responsabile della fibrillazione. Tale zona è situata spesso in corrispondenza dello sbocco delle vene polmonari (quelle che trasportano al cuore il sangue proveniente dai polmoni) in atrio sinistro. In pratica vengono eseguite molteplici bruciature “ablazioni” intorno allo sbocco di queste vene in modo da formare delle cicatrici, che funzionando come delle dighe impediscano all’impulso elettrico anomalo, nato in queste aree, di diffondersi al resto del atrio ed da qui a tutto il cuore. Per eseguire queste ablazioni si utilizzano dei piccoli cateteri che occorre far risalire fino all’interno del cuore. Per fare ciò si bucata una vena periferica ed una volta inserito questo catetere lo si fa scorrere fino all’interno del cuore. Giunti nel punto stabilito si pratica l’ablazione. La procedura va eseguita in centri di provata esperienza. Il successo della procedura, che speso va ripetuta, è intorno al 75%. Complicazioni gravi sono riportate nell’1- 5% dei casi.






